ما هو الداء النشواني وأعراضه وطرق التشخيص
هل سمعت من قبل عن مرض قد يتسلل بهدوء ليؤثر على القلب، الكلى، والأعصاب؟ هذا بالضبط ما يحدث في حالة الداء النشواني، وهو حالة طبية معقدة حيث تترسب بروتينات غير طبيعية تسمى “أميلويد” في أنسجة الجسم، مما يعطل وظائفها الحيوية تدريجياً. فهم هذا المرض هو الخطوة الأولى نحو التعامل معه بفعالية.
خلال هذا المقال، ستكتشف الإجابة الشاملة على سؤال “ما هو الداء النشواني”، حيث سنستعرض أنواعه المختلفة، الأعراض التي يجب الانتباه لها، وأحدث طرق التشخيص والعلاج. ستخرج بفهم أوضح لهذه الحالة وكيف يمكن أن يؤثر التشخيص المبكر بشكل إيجابي على مسار التعامل معها.
جدول المحتويات
تعريف الداء النشواني
الداء النشواني هو مصطلح طبي يشير إلى مجموعة من الحالات النادرة التي تتميز بترسب بروتينات غير طبيعية تسمى “أميلويد” في أنسجة وأعضاء الجسم المختلفة. هذه الترسبات البروتينية تتشكل بطريقة معقدة تؤدي إلى تجمعها خارج الخلايا، مما يعطل تدريجياً البنية الطبيعية والوظيفة الحيوية للعضو المصاب. ببساطة، يمكن فهم ما هو الداء النشواني على أنه تراكم مواد ضارة في الجسم تعيق أعضاءه عن العمل بشكل صحيح.
💡 تصفح المزيد عن: ما هو فقر الدم الانحلالي وما الذي يميّزه عن الأنواع الأخرى؟
آلية تكون النشواني في الجسم
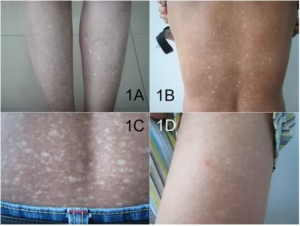
- تبدأ العملية بتشكل بروتينات غير طبيعية أو معيبة في الجسم، إما بسبب حالة وراثية أو مكتسبة، حيث تفقد هذه البروتينات شكلها الطبيعي الثلاثي الأبعاد.
- تتجمع هذه البروتينات المشوهة، والمعروفة باسم “أميلويد”، على شكل ألياف دقيقة صلبة غير قابلة للذوبان، بدلاً من أن تتحلل أو تذوب بشكل طبيعي.
- يؤدي ترسب البروتين هذا في الأنسجة والأعضاء المختلفة (مثل القلب، الكلى، الكبد، الجهاز العصبي) إلى تعطيل بنيتها ووظيفتها تدريجياً، مما يسبب الأعراض والمضاعفات المرتبطة بالإجابة على سؤال ما هو الداء النشواني.
- يستمر هذا التراكم بمرور الوقت، مما يزيد من الضرر الوظيفي للعضو المصاب وقد يؤدي إلى فشله في النهاية إذا لم يتم التدخل العلاجي.
💡 اكتشف المزيد حول: ما هو علاج الانيميا وهل يختلف حسب نوعها؟
أنواع الداء النشواني الرئيسية
لا يُعتبر الداء النشواني مرضاً واحداً، بل هو مجموعة من الأمراض التي تشترك في آلية واحدة وهي ترسب البروتين بشكل غير طبيعي في الأنسجة. يتم تصنيف هذه الأنواع بشكل أساسي بناءً على نوع البروتين الذي يشكل الرواسب الأميلويدية، وهو ما يحدد السبب الكامن والأعضاء المستهدفة ونهج العلاج. فهم هذا التصنيف هو خطوة حاسمة نحو التشخيص الدقيق.
يمكن تقسيم الأنواع الرئيسية للداء النشواني إلى فئتين واسعتين: النوع الجهازي الذي يؤثر على أعضاء متعددة في الجسم، والنوع الموضعي الذي يقتصر على عضو واحد. فيما يلي دليل مبسط للتعرف على أبرز هذه الأنواع:
الداء النشواني الناتج عن اضطراب المناعة (AL)
هذا هو النوع الأكثر شيوعاً من الداء النشواني الجهازي. يحدث عندما تنتج خلايا البلازما في نخاع العظم بروتينات غير طبيعية تسمى “سلاسل خفيفة”. تترسب هذه السلاسل في الأعضاء مثل القلب والكلى والكبد والأعصاب، مما يؤدي إلى مضاعفات خطيرة. غالباً ما يكون مرتبطاً بأمراض نخاع العظم.
الداء النشواني الوراثي (ATTR)
ينتج هذا النوع عن طفرة جينية تسبب إنتاج الكبد لبروتين “الترانستيريتين” بشكل غير طبيعي. يمكن أن يؤثر على القلب (مسبباً اعتلال عضلة القلب) والأعصاب (مسبباً الاعتلال العصبي). يوجد منه شكل وراثي وآخر مرتبط بتقدم العمر.
الداء النشواني الثانوي (AA)
يُعرف أيضاً بالداء النشواني الالتهابي. يحدث كرد فعل ثانوي لمرض التهابي مزمن أو عدوى مستمرة في الجسم، مثل التهاب المفاصل الروماتويدي أو الأمراض المعوية الالتهابية. يترسب فيه بروتين “أميلويد أيه” ويستهدف الكلى بشكل رئيسي.
الداء النشواني الموضعي
على عكس الأنواع الجهازية، يبدأ هذا النوع ويقتصر تأثيره على عضو واحد محدد دون انتشار، مثل المثانة أو الجلد أو الحنجرة. غالباً ما يكون علاجه أسهل وقد يتضمن الاستئصال الجراحي للترسبات.
يعد تحديد نوع الداء النشواني بدقة هو الخطوة الأولى والأهم نحو وضع خطة علاجية فعالة، حيث يختلف العلاج بشكل جذري من نوع لآخر. يعتمد التشخيص النوعي على فحوصات متخصصة للتعرف على طبيعة البروتين المترسب.
💡 اطّلع على تفاصيل إضافية عن: ما هو سرطان الرئه وهل تظهر أعراضه مبكرًا؟
الأعراض السريرية للداء النشواني
تختلف أعراض الداء النشواني بشكل كبير من شخص لآخر، ويعتمد ذلك بشكل أساسي على نوع البروتين النشواني المترسب والأعضاء الحيوية التي يتأثر بها. نظراً لأن هذه البروتينات غير الطبيعية يمكن أن تترسب في أي نسيج تقريباً في الجسم، فإن الأعراض غالباً ما تكون غامضة في البداية وتشبه أمراضاً أخرى، مما قد يؤخر تشخيص الداء النشواني الصحيح. بشكل عام، لا تظهر الأعراض حتى يصل ترسب البروتين إلى مرحلة متقدمة تعطل وظيفة العضو المصاب.
يمكن تصنيف الأعراض بناءً على العضو أو النظام الأكثر تأثراً بترسبات الأميلويد. من المهم فهم أن هذه الأعراض قد تظهر منفردة أو مجتمعة، مما يعكس الطبيعة النظامية للمرض في كثير من الأحيان.
أعراض الداء النشواني حسب العضو المصاب
- أعراض القلب: عندما يؤثر الداء النشواني على القلب، يؤدي تصلب جدرانه إلى أعراض قصور القلب، مثل ضيق التنفس (خاصة عند الاستلقاء أو بذل مجهود)، والتعب الشديد، وتورم الساقين والكاحلين، وعدم انتظام ضربات القلب.
- أعراض الكلى: يعتبر الكلى من أكثر الأعضاء تأثراً. تظهر الأعراض على شكل متلازمة الكلوية، والتي تشمل تورماً شديداً حول العينين وفي الساقين بسبب تسرب البروتين في البول (البيلة البروتينية)، وارتفاع ضغط الدم.
- أعراض الجهاز العصبي: يشمل ذلك خدراً أو تنميلاً أو ألماً في اليدين والقدمين (الاعتلال العصبي المحيطي)، وصعوبة في التحكم في وظائف المثانة والأمعاء، والدوخة عند الوقوف بسبب انخفاض ضغط الدم الانتصابي.
أعراض الجهاز الهضمي: يمكن أن تشمل الشعور بالشبع بسرعة، والإسهال أو الإمساك، وفقدان الوزن غير المبرر، والنزيف المعوي في بعض الحالات النادرة.
- أعراض أخرى: قد تشمل تضخم اللسان (ماكروغلوسيا) مما يسبب صعوبة في الكلام والبلع، وكدمات سهلة حول العينين (علامة “راكون”)، وتغيرات في الجلد، وتضخم الكبد.
باختصار، الإجابة على سؤال ما هو الداء النشواني من الناحية السريرية تتطلب النظر إليه كقصة أعراض متعددة الوجوه. إن طبيعة الأعراض الغامضة والمتنوعة تجعل من التقييم الطبي الشامل أمراً حاسماً لأي شخص يعاني من مجموعة من هذه العلامات دون سبب واضح، خاصة إذا كان لديه تاريخ مرضي قد يزيد من خطر الإصابة.
💡 استكشف المزيد حول: ما هو سبب نزول الدم مع البراز وهل يستدعي القلق؟
طرق تشخيص الداء النشواني
يُعد تشخيص الداء النشواني تحديًا حقيقيًا للطبيب، ويعود السبب الرئيسي في ذلك إلى تشابه أعراضه مع أمراض أخرى كثيرة. نظرًا لأن ما هو الداء النشواني في جوهره مرض جهازي يمكن أن يؤثر على أعضاء متعددة، فإن عملية التشخيص تعتمد على ربط الشكوك السريرية الناتجة عن الأعراض والفحص البدني بسلسلة من الفحوصات التخصصية التي تهدف إلى تأكيد وجود ترسبات الأميلويد وتحديد نوع البروتين المسبب لها بدقة. هذا التحديد الدقيق للنوع هو الخطوة الأكثر أهمية، حيث يحدد مسار العلاج المناسب للمريض.
تبدأ رحلة التشخيص عادةً بفحوصات أولية للدم والبول لتقييم وظائف الأعضاء المشتبه إصابتها، مثل الكلى أو الكبد. بعد ذلك، يأتي الدور الحاسم للخزعة (أخذ عينة نسيجية)، وهي الوسيلة الوحيدة المؤكدة لتشخيص المرض. تؤخذ الخزعة غالبًا من النسيج الدهني تحت الجلد في البطن، أو من المستقيم، أو من العضو المصاب نفسه (مثل الكلى أو القلب). يتم فحص العينة تحت المجهر باستخدام صبغة خاصة تسمى “كونغو ريد” والتي تظهر ترسبات الأميلويد بلون مميز. لتحديد نوع البروتين المسؤول عن ترسب البروتين غير الطبيعي، تُستخدم تقنيات متقدمة مثل الكيمياء النسيجية المناعية أو قياس الطيف الكتلي، مما يمكّن الفريق الطبي من التمييز بين الأنواع المختلفة للداء النشواني ووضع خطة علاجية دقيقة.
💡 اطّلع على تفاصيل إضافية عن: ما هو جهاز الهضمي وكيف يعمل على معالجة الطعام؟
الفحوصات المخبرية والشعاعية
بعد أن يبدأ الطبيب في الشك بالإصابة بالداء النشواني بناءً على الأعراض والتاريخ المرضي، تأتي مرحلة حاسمة وهي التأكد من التشخيص وتحديد مدى انتشار المرض في الجسم. يعتمد تشخيص الداء النشواني على مزيج من الفحوصات المخبرية الدقيقة والصور الشعاعية المتخصصة، والتي تهدف إلى اكتشاف ترسب البروتين الأميلويد وتقييم تأثيره على الأعضاء.
ما هي الفحوصات المخبرية الأساسية لتشخيص الداء النشواني؟
تبدأ رحلة التشخيص عادةً بفحوصات الدم والبول الروتينية، والتي قد تكشف عن علامات غير مباشرة تشير إلى وجود مشكلة. على سبيل المثال، قد تظهر تحاليل الدم وجود فشل كلوي أو خلل في وظائف الكبد. كما يتم فحص عينات البول للبحث عن بروتين “البنس جونز”، والذي يرتبط ببعض أنواع الداء النشواني. ومع ذلك، فإن الفحص المخبري الأكثر تحديداً هو أخذ خزعة (عينة نسيجية) من المنطقة المشتبه بإصابتها، مثل نخاع العظم أو اللثة أو البطن أو الكلى، وفحصها تحت المجهر بعد صبغها بصبغة خاصة لتأكيد وجود ترسبات الأميلويد.
كيف تساعد الفحوصات الشعاعية في تقييم حالة المريض؟
تكمل الفحوصات الشعاعية الصورة التشخيصية من خلال تقييم مدى تضرر الأعضاء الداخلية دون الحاجة إلى تدخل جراحي. يعد تخطيط صدى القلب (الإيكو) من أهم هذه الفحوصات، حيث يقيم سماكة جدران القلب ومدى تأثره بترسب البروتينات غير الطبيعية. كما يمكن استخدام التصوير بالرنين المغناطيسي (MRI) للحصول على صور مفصلة للقلب والأعضاء الأخرى. في بعض الأحيان، قد يلجأ الأطباء إلى استخدام فحوصات الطب النووي المتخصصة، والتي تستخدم مواد مشعة تنجذب بشكل خاص إلى ترسبات الأميلويد، مما يساعد في تحديد نوع الداء النشواني ومدى انتشاره في الجسم.
💡 استعرض المزيد حول: ما هو تحليل الدهون الثلاثية وهل يكشف عن مشاكل القلب؟
العلاجات المتاحة للداء النشواني
يعد فهم ما هو الداء النشواني خطوة أولى أساسية نحو استيعاب استراتيجيات علاجه. لا يوجد علاج واحد موحد يناسب جميع الحالات، حيث يعتمد النهج العلاجي بشكل كامل على تحديد نوع الداء النشواني المسبب للمشكلة. الهدف الرئيسي هو إبطاء أو إيقاف إنتاج البروتينات غير الطبيعية التي تشكل الترسبات الأميلويدية، وإدارة الأعراض الناتجة عن تلف الأعضاء، ودعم وظائف الجسم.
أهم النصائح للتعامل مع خطة علاج النشواني
- الالتزام التام بالتشخيص الدقيق: نظرًا لأن أنواع الداء النشواني المختلفة تتطلب علاجات متباينة تمامًا، فإن الخطوة الأهم هي التشخيص الصحيح لنوع البروتين الأميلويد المترسب والعضو المنتج له، والذي يتم عبر الخزعة والفحوصات المتخصصة.
- التركيز على علاج السبب الجذري: في النوع الالتهابي (AA)، يكون العلاج موجهاً نحو السيطرة على المرض الالتهابي المزمن المسبب. بينما في النوع المرتبط بخلل نخاع العظم (AL)، قد يشمل العلاج العلاج الكيميائي أو زراعة الخلايا الجذعية لوقف إنتاج السلاسل الخفيفة الضارة.
- إدارة الأعراض والمضاعفات بدقة: يعتبر علاج مضاعفات الداء النشواني على القلب أو الكلى أو الأعصاب جزءاً لا يتجزأ من الخطة. قد يشمل ذلك أدوية للقلب، أو غسيل الكلى، أو مسكنات للألم العصبي، بالتعاون الوثيق مع أطباء التخصصات المعنية.
- المتابعة المنتظمة والمراقبة الدقيقة: يستلزم علاج النشواني متابعة مستمرة لتقييم استجابة الجسم للعلاج، ومراقبة وظائف الأعضاء المتأثرة، وتعديل الخطة العلاجية بناءً على التطورات، مما يساعد في تحسين النتائج على المدى الطويل.
💡 زد من معرفتك ب: ما هو اليورك اسد ولماذا يُراقب في التحاليل الطبية؟
التعايش مع الداء النشواني
يُعد تشخيص الداء النشواني بداية رحلة طويلة تتطلب تعاوناً وثيقاً بين المريض وفريق الرعاية الصحية. نظراً لأن هذا المرض يمكن أن يؤثر على أعضاء متعددة في الجسم، فإن التعايش معه بنجاح يعتمد على نهج متكامل يركز على الالتزام بالعلاج الموصوف، والمتابعة الدورية الدقيقة، واعتماد نمط حياة صحي للتخفيف من الأعراض ومنع تفاقم المضاعفات. الفهم العميق لطبيعة المرض وأهداف كل علاج هو حجر الزاوية في هذه الرحلة.
دليل عملي للتعايش مع الداء النشواني
للمساعدة في تنظيم هذه الرحلة، يمكن تقسيم استراتيجيات التعايش إلى محاور رئيسية تشمل الجوانب الطبية واليومية. يوضح الجدول التالي نصائح عملية لكل محور:
| المحور | الإجراءات والنصائح العملية |
|---|---|
| الالتزام الطبي والمتابعة |
|
| المراقبة الذاتية اليومية |
|
| التغذية ونمط الحياة |
|
| الدعم النفسي والاجتماعي |
|
تذكر أن الهدف من كل هذه الإجراءات هو السيطرة على المرض وتحسين جودة الحياة. التعايش مع الداء النشواني يتطلب صبراً والتزاماً، ولكن مع الفريق الطبي المناسب والاستراتيجية الصحيحة، يمكن للمرضى عيش حياة نشطة ومرضية. التواصل المستمر مع الأطباء هو مفتاح تعديل الخطة العلاجية بما يتناسب مع تطور الحالة.
💡 استعرض المزيد حول: ما هو الورم السحائي وهل يُعد من الأورام الخطيرة؟
الأسئلة الشائعة حول ما هو الداء النشواني؟
نظراً لتعقيد حالة الداء النشواني واختلاف تجارب المرضى، تبرز العديد من الأسئلة المشتركة. نقدم هنا إجابات مبسطة على أكثر الاستفسارات تكراراً لمساعدتك على فهم هذا المرض بشكل أفضل.
ما هو الداء النشواني وهل هو مرض وراثي؟
الداء النشواني هو مجموعة من الأمراض الناتجة عن ترسب بروتينات غير طبيعية تسمى “أميلويد” في أنسجة وأعضاء الجسم، مما يعطل وظيفتها. الإجابة على سؤال الوراثة تعتمد على نوع المرض. بعض الأنواع، مثل النشواني المرتبط بالترانسثيريتين الوراثي، تنتقل عبر العائلات. بينما أنواع أخرى، مثل النشواني النقيحي أو المرتبط بالتهاب المفاصل، لا تعتبر وراثية وتحدث بسبب حالات مرضية أخرى.
ما هي أعضاء الجسم الأكثر تأثراً بترسب البروتين النشواني؟
يمكن أن يؤثر ترسب الأميلويد على أي عضو تقريباً، ولكن الأعضاء الأكثر شيوعاً تشمل القلب والكلى والكبد والجهاز العصبي والجهاز الهضمي. تعتمد الأعراض بشكل مباشر على العضو المتأثر، مما يجعل تشخيص الداء النشواني تحديًا في بعض الأحيان.
هل يمكن الشفاء التام من الداء النشواني؟
يهدف علاج النشواني بشكل أساسي إلى إبطاء أو إيقاف إنتاج البروتينات غير الطبيعية، وإدارة الأعراض، ومنع المزيد من تلف الأعضاء. في بعض الحالات، خاصةً عند التشخيص المبكر ومعالجة السبب الكامن (مثل الالتهابات المزمنة)، يمكن تحقيق تحسن كبير وحتى تراجع بعض الترسبات. يعتبر التعايش مع المرض وإدارته على المدى الطويل هو الهدف الرئيسي للعلاجات الحالية.
كيف يتم تشخيص المرض بشكل قاطع؟
يعتبر أخذ خزعة من النسيج المصاب (مثل نخاع العظم أو الدهون تحت الجلد أو العضو المتأثر) وتحليلها تحت المجهر بعد صبغها بصبغة خاصة هي الطريقة القاطعة لتشخيص الداء النشواني. هذا الفحص يكشف عن وجود ترسبات الأميلويد. غالباً ما يتم دعم هذا التشخيص بفحوصات أخرى مثل تحاليل الدم والبول والتصوير المتخصص لتقييم مدى انتشار المرض.
ما هي مضاعفات الداء النشواني الأكثر خطورة؟
تنتج المضاعفات الخطيرة عن فشل العضو المصاب. قصور القلب هو أحد المضاعفات الرئيسية والخطيرة عندما يصيب المرض عضلة القلب. كما أن فشل الكلى الذي يتطلب غسيل كلوي هو أحد المضاعفات الكبرى أيضاً. يمكن أن يؤدي تلف الأعصاب إلى ألم شديد ومشاكل في الحركة والوظائف اللاإرادية.
💡 استكشاف المزيد عن: ما هو الهيموفيليا وهل يرتبط بالنزيف المزمن؟
في النهاية، نأمل أن يكون هذا المقال قد ساعدك على فهم إجابة سؤال “ما هو الداء النشواني” بوضوح. تذكر أن هذا المرض، رغم خطورته، يمكن إدارته بشكل أفضل مع التشخيص المبكر والعلاج المناسب. إذا كنت تعاني أنت أو أحد أحبائك من أعراض غامضة ومستمرة، خاصة تلك المتعلقة بالقلب أو الكلى أو الأعصاب، فلا تتردد في استشارة الطبيب المختص. خطوة الاستشارة الطبية هي أول وأهم خطوة نحو حياة أكثر صحة واستقراراً.